Choc anaphylactique - Définition
La liste des auteurs de cet article est disponible ici.
Introduction
| Choc anaphylactique Classification et ressources externes | |
| CIM-10 | T78.2 |
|---|---|
| DiseasesDB | 29153 |
| eMedicine | med/128 |
| MeSH | D000707 |
Le choc anaphylactique est une réaction allergique exacerbée, entraînant dans la plupart des cas de graves conséquences et pouvant engager le pronostic vital.
Il s'agit d'une manifestation d'hypersensibilité immédiate due à la libération de médiateurs vaso-actifs chez un sujet au préalable sensibilisé.
Le choc anaphylactique peut entraîner une chute de la pression artérielle, une accélération du rythme cardiaque (tachycardie). S'y associent des troubles respiratoires et des troubles digestifs (nausées, vomissements, troubles de la déglutition, diarrhées).
La mort peut survenir par arrêt circulatoire qui désamorce la pompe cardiaque, ou par un spasme majeur au niveau des bronches, entraînant un état d'asphyxie, ou encore par œdème pulmonaire.
Épidémiologie
Voir article détaillé sur l'Anaphylaxie
Clinique
Les symptômes les plus fréquemment retrouvés (isolés ou associés) sont :
- des signes cutanés (éruptions cutanées, prurit (démangeaisons) (au niveau des lèvres, de la bouche, des yeux), œdème au niveau du visage),
- des signes respiratoires (dyspnée, œdème de la glotte, bronchospasme, éternuements, toux),
- des signes digestifs (vomissements, nausées, douleurs abdominales),
- des vertiges, palpitations, frissons et une perte de conscience pouvant mener au coma.
Il existe des signes de collapsus cardio-vasculaire, une hypotension.
Physiopathologie
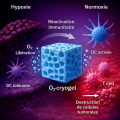
Lors d'un premier contact avec une substance étrangère à l'organisme (appelé allergène), les anticorps IgE sécrétés par les plasmocytes vont se fixer sur les mastocytes ou les polynucléaires basophiles (globules blancs de la catégorie des granulocytes).
Ce premier contact n'entraîne pas de signes cliniques. On parle alors de sensibilisation.
Lors d'un deuxième contact avec l'allergène, son contact avec les anticorps IgE fixés sur la membrane des mastocytes et des polynucléaires basophiles va induire la dégranulation de ces derniers, entraînant la libération de médiateurs vaso-actifs (tels que l'histamine, la sérotonine, des prostaglandines, des leucotriènes, des bradykinines…).
Cette deuxième rencontre de l'agent allergène n'entraîne pas nécessairement la réaction anaphylactique. Le choc anaphylactique n'étant que le dernier stade (et le plus grave) de la réaction allergique.
La ré-introduction d'un allergène chez un sujet déjà sensibilisé, c'est-à-dire la libération de ces substances vasodilatatrices va induire une chute des résistances vasculaires périphériques (responsable d'une hypovolémie relative), une augmentation de la perméabilité des capillaires (responsable d'une hypovolémie absolue et d'œdèmes). Ces mécanismes pathologiques vont être dans un premier temps compensés par l'augmentation du rythme cardiaque, empêchant dans un premier temps la chute de la pression artérielle. Puis, les pressions de remplissage et le débit cardiaque vont chuter, entraînant le collapsus.
Il existe un deuxième type de choc dit anaphylactoïde. Dans ce cas, la libération des substances vasodilatatrices se fait sous l'action directe d'un toxique et non pas après contact allergène-anticorps.
Traitement
Le choc anaphylactique est une urgence vitale.
Le seul traitement du choc anaphylactique reste l'utilisation de l'adrénaline (épinéphrine) par voie sous-cutanée, intramusculaire, ou intraveineuse, à petites doses (0.3 à 0.5 mg par voie intramusculaire étant les doses les plus souvent recommandées). L'administration intramusculaire est à préférer à l'administration sous-cutanée en raison d'une meilleure résorption en cas d'hypotension. Une injection intraveineuse ne peut être effectuée qu'en présence d'un collapsus cardio-vasculaire, de préférence par une équipe spécialisée; la solution d'adrénaline doit d'abord être diluée (1/10.000) et l'injection doit se faire lentement, de préférence sous monitoring cardiaque.
Il existe aussi un auto-injecteur à base d'adrénaline pour administration intramusculaire, ce qui peut être utile par exemple pour les personnes qui savent qu'elles sont allergiques aux piqûres d'abeilles ou de guêpes. Des instructions doivent toutefois leur être données en ce qui concerne la dose à utiliser, la manière de procéder, ainsi que sur les possibilités de désensibilisation.
L'hypovolémie est compensée par un remplissage vasculaire, sont également utilisés des bronchodilatateurs (bêta 2-mimétiques en aérosols) pour lutter contre la bronchoconstriction.
En cas de réactions œdémateuses associées, on utilise les corticoïdes.
Plusieurs pays ont publié des recommandations, quant à la prise en charge, dont les États-Unis et la Grande-Bretagne.