Cancer du sein - Définition
La liste des auteurs de cet article est disponible ici.
Dépistage
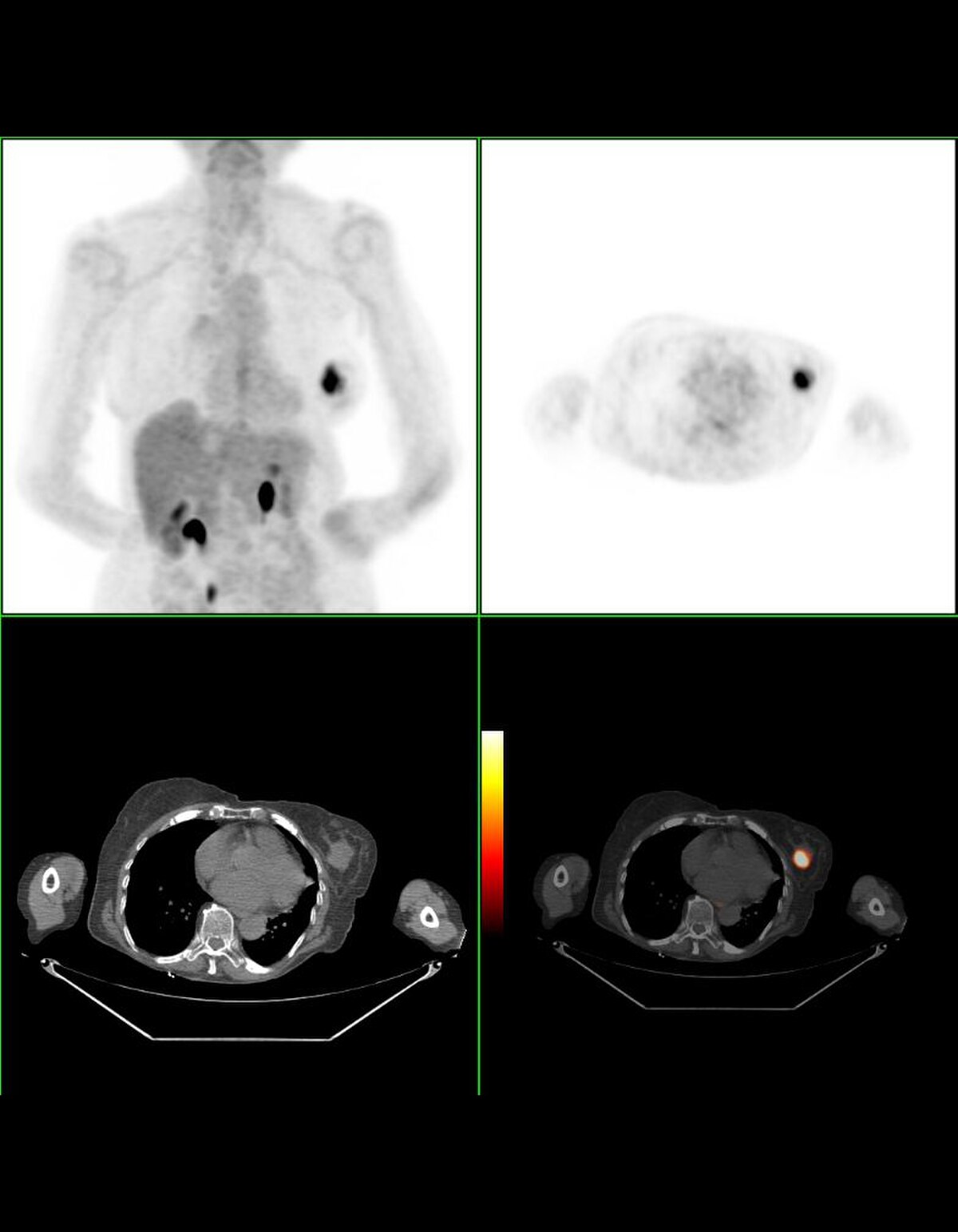
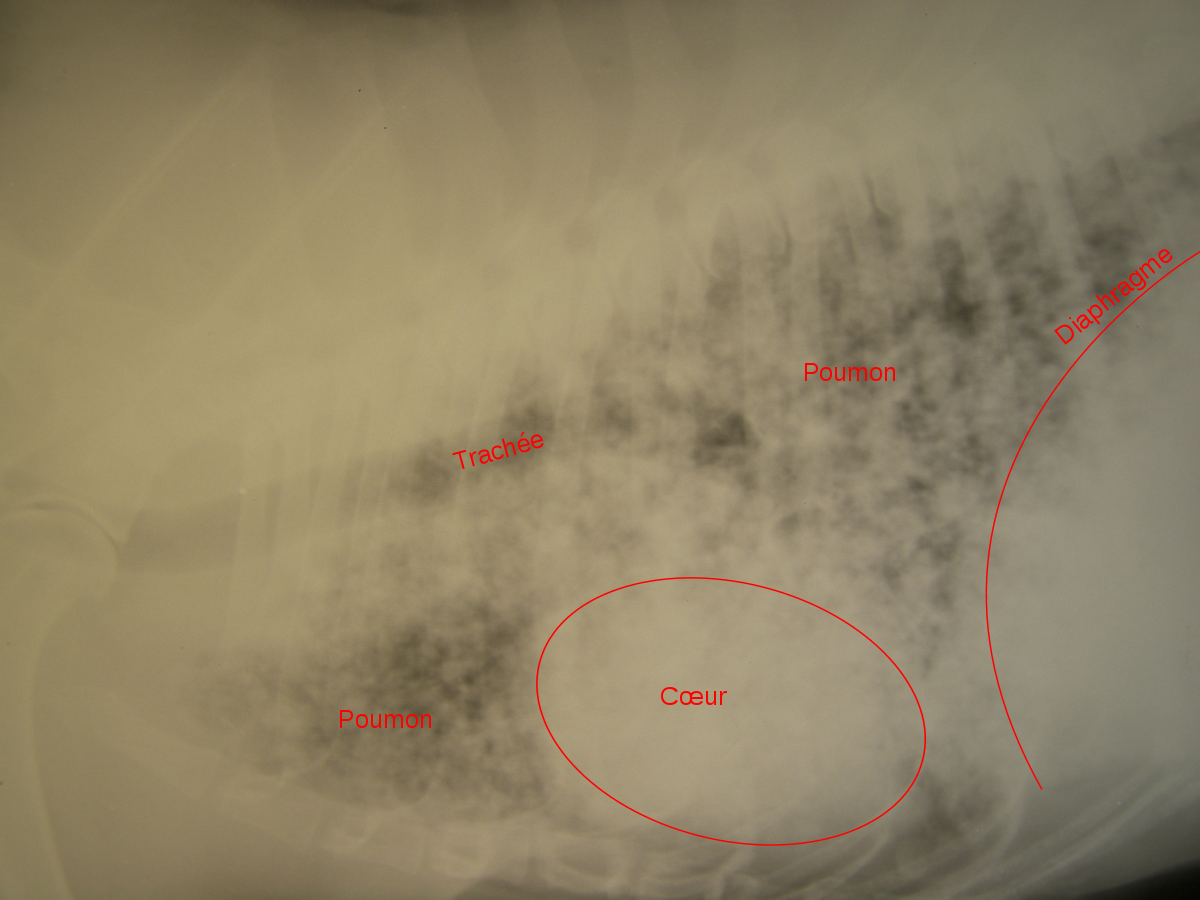
Détecter et traiter les tumeurs quand elles sont très petites (moins d'un centimètre de diamètre) est possible grâce à la mammographie et à un suivi régulier. Cela réduit le risque de mortalité, et permet des traitements moins lourds et moins traumatisants que la chimiothérapie, la chirurgie "mutilante" (ablation). C'est entre 50 et 74 ans, que les femmes sont les plus exposées à ce type de cancer. une mammographie tous les deux ans permet un dépistage efficace, mais qui expose à un risque de surdiagnostic. correspondant à un faux-positif : la femme est considérée comme porteuse d'un cancer du sein alors qu'elle ne l'est pas, l'exposant ainsi à un traitement non justifié avec tous les effets secondaires et les risques qui s'ensuivent. Le bénéfice de ce dépistage doit donc être soigneusement étayé. Il est mis en évidence en particulier par une méta-analyse une réduction significative de la mortalité en cas de dépistage. Ces résultats sont cependant critiqués.
En France, une structure de gestion départementale ou inter-départementale envoie à toutes les femmes de 50 à 75 ans une invitation pour une mammographie gratuite tous les deux ans. L'invitation peut être envoyée sur demande du médecin généraliste, du gynécologue ou de la femme elle-même. La visite doit être faite chez un radiologue accrédité, membre du réseau spécialisé dans le dépistage mis en place au niveau des départements. Cette stratégie repose notamment sur un rapport d'experts élaboré en 2001-2 par le département d'Évaluation des technologies de l'Agence nationale d'évaluation et d'accréditation des soins. L'objectif annoncé de ce rapport incluait le rappel des recommandations françaises en vigueur. Le rapport a conclu que l'inefficacité de la mammographie de dépistage n'étant pas prouvée, il fallait maintenir les recommandations en usage pour le dépistage du cancer du sein. Une échographie associée à la mammographie pourrait détecter un plus grand nombre de cancer mais est associé à un nombre plus important de faux-positifs (biopsie infirmant le diagnostic du cancer). La place de cet examen dans la stratégie de dépistage reste donc à évaluer.
L'Imagerie par résonance magnétique (IRM) serait également un examen prometteur avec une sensibilité supérieure à celle de la mammographie.
L'autopalpation était une technique de dépistage très en vogue dans les années 1980-1990, encore recommandée, mais n'ayant pas fait la preuve de son efficacité.
Surdiagnostic
Avant la ménopause, le dépistage systématique n'a pas fait les preuves de son efficacité car les anomalies suspectes minimes sont fréquentes. Les inconvénients semblent dans ce cas l'emporter sur les avantages, excepté pour les femmes à risques.
le risque du dépistage systématique est de poser un diagnostic erroné et d'entraîner une prise en charge non justifiée, avec un coût et un risque en conséquence. C'est ce qu'on appelle le surdiagnostic. Dans le cadre du cancer du sein, la mammographie entraîne un taux non négligeable de surdiagnostic. Cette proportion pourrait aller de un cas sur dix à un cas sur quatre, voire un cas sur deux. Le rapport entre le nombre de vies sauvées et le nombre de femmes avec un surdiagnostic (réflétant partiellement ce qu'on appelle le rapport bénéfices/risques d'un examen). varie ainsi de 1 sur 2 à 1 sur 10.
L'explication de ces sur-diagnostics n'est pas univoque : mauvaise interprétation des documents, cancers d'évolution très lente ou même régression spontanée de certaines tumeurs.
Cependant, selon le département des maladies chroniques de l'Institut français de veille sanitaire, ces analyses devraient à l'avenir permettre de rendre le dépistage encore plus performant avec comme but d'identifier les cancers qui vont évoluer de ceux qui vont rester latents, sans mettre en cause le bénéfice du dépistage lui-même.