Syndrome de Cushing - Définition
La liste des auteurs de cet article est disponible ici.
Traitements
- Le traitement idéal est la chirurgie, selon la source de dérégulation l'acte pratiqué est :
- l'ablation d'une tumeur hypophysaire par voie nasale en passant par une narine ou par une incision sous la lèvre supérieure. L'opération, sous anesthésie générale, dure environ une heure et ne laissera aucune cicatrice. L'acte chirurgical peut échouer si la tumeur est trop petite pour être trouvée ou trop volumineuse pour être retirée en totalité.
-
- l'ablation de tumeurs bronchiques. Cette solution n'est pas toujours possible car ces tumeurs sont souvent extrêmement difficiles à diagnostiquer et à repérer en imagerie.
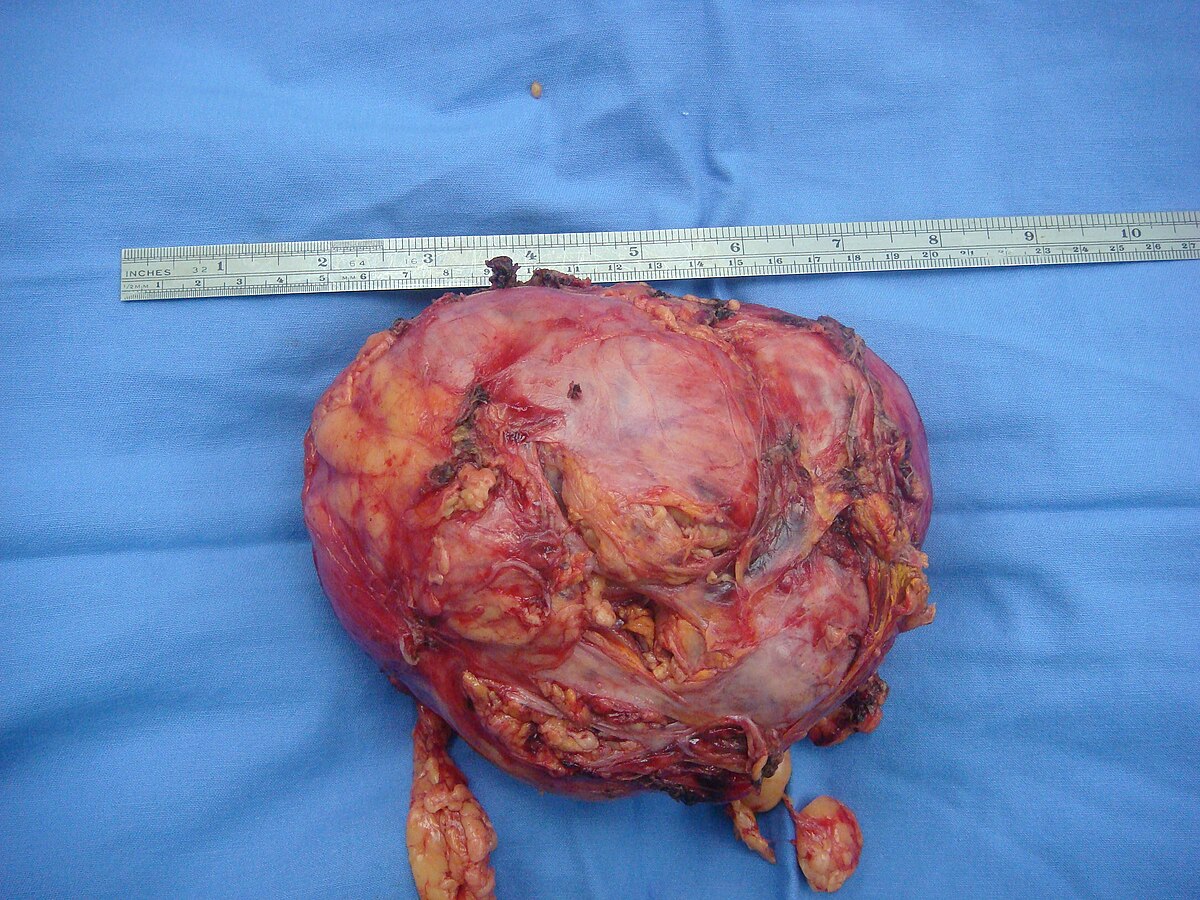
- l'ablation unilatérale de la glande surrénale malade par vidéochirurgie. L'opération est faite sous anesthésie générale et ne laisse qu'une petite cicatrice. S'en suit un apport de cortisone synthétique provisoire de transition, jusqu'à hypertrophie compensatoire de la surrénale restante. En cas de tumeur cancéreuse, les chances de guérison sont augmentées si elle est petite, sans métastases et diagnostiquée rapidement car ce type de tumeur est très agressif. Si la tumeur est bénigne, la guérison est immédiate et sans risques de récidives.
- Si la chirurgie n'est pas possible ou s'il y a risque de récidive, on réduit la sécrétion de cortisol par médicament (Ketoconazole et Op'DDD ou Mitotane). Leur effet secondaire peut être une insuffisance surrénale, et certains médicaments peuvent entraîner un diabète en cas de prise de sel et/ou de sucre trop élevée.
- La radiothérapie est utilisée pour les tumeurs hypophysaires quand la chirurgie a été un échec ou impossible . Les séances sont quotidiennes sur une durée de 4 à 6 semaines. Le risque couru est de devenir définitivement insuffisant hypophysaire et donc insuffisant surrénal.
- Si aucun traitement n'a été possible ou efficace, on pratique une ablation bilatérale des glandes surrénales pour stopper la sécrétion de cortisol. Le patient devient définitivement insuffisant surrénal, et il faudra surveiller les éventuels adénomes corticotropes ou ectopiques.
Femmes enceintes :
Les symptômes du syndrome de Cushing comme l'hypertension ou le diabète doivent être traités, le traitement chirurgical doit être effectué après l'accouchement. Il n'y a pas de conséquences sur le fœtus, sauf dans le rare cas où le syndrome induit une hypersécrétion d'androgène quand le fœtus est de sexe féminin.
Les effets du traitement :
Les symptômes du syndrome de Cushing disparaissent en quelques mois après l'arrêt de l'hypersécrétion de cortisol. Il peut subsister des cicatrices dues aux vergetures et des tassements vertébraux dus à l'ostéoporose.
Physiopathologie
La physiopathologie d'un syndrome de Cushing est liée à l'excès de cortisol entraînant :
- une dégradation excessive de certaines protéines
- une néoglucogénèse accrue
- un déséquilibre dans la répartition des graisses
- une résistance au stress notamment au niveau immunitaire avec une augmentation du taux de globules blancs (polynucléaires neutrophiles) dans le sang et des dérèglements de la coagulation.
Si la concentration en cortisol atteint un niveau encore plus élevé, d'autres symptômes peuvent apparaître :
- dans les muscles : diminution du volume musculaire
- dans les vaisseaux : fragilité accrue des parois vasculaires (bleus, ecchymoses fréquents)
- dans les os : ostéoporose
- dans la peau : amincissement et apparition de vergetures et hyperpigmentation.
- apparition de diabète (intolérance au glucose)
- hypertension et diminution du taux de potassium