Tomodensitométrie - Définition
La liste des auteurs de cet article est disponible ici.
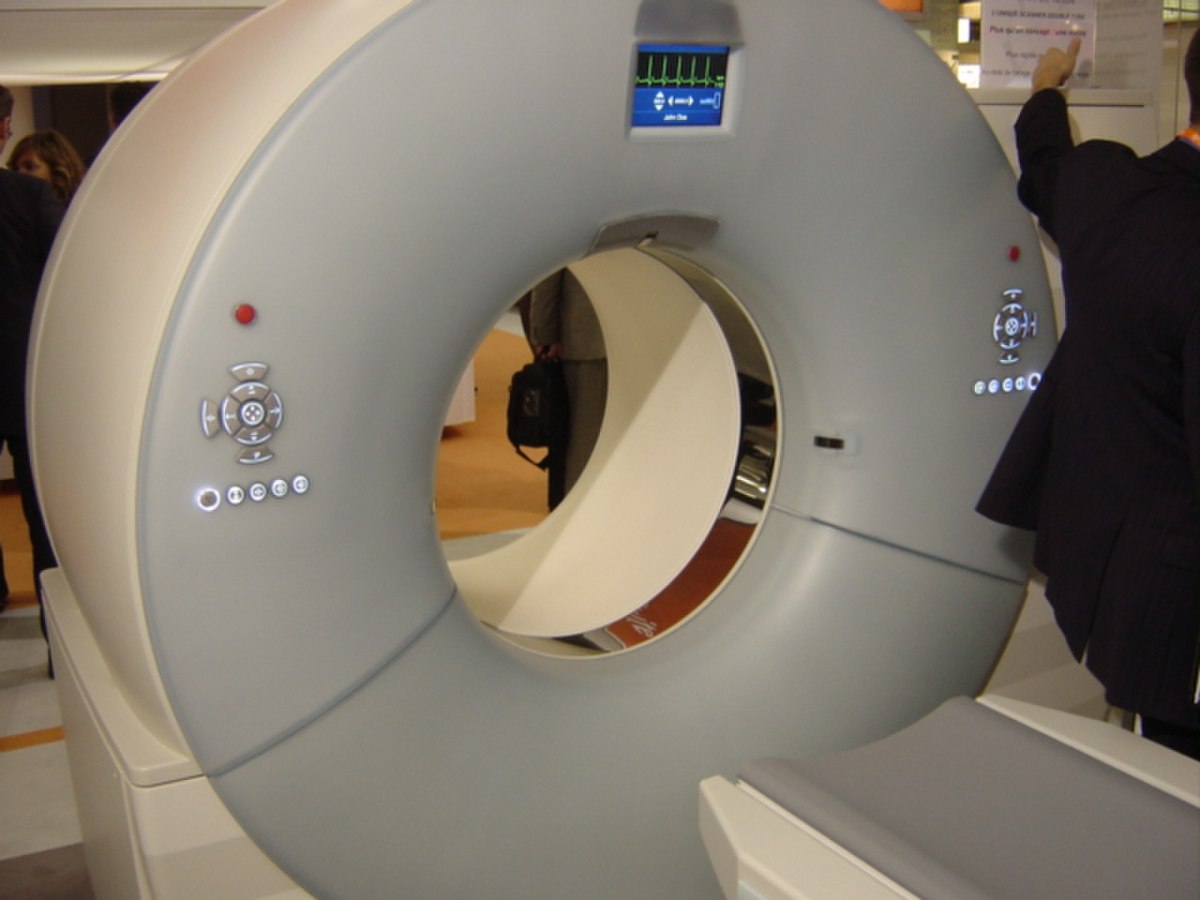
Réalisation de l'examen tomodensitométrique
L'examen standard peut être fait dans toute circonstance, à condition que le patient puisse être immobile sur la table une dizaine de secondes. Il n' y a pas de nécessité d'être à jeun sauf rares explorations particulières. En cas de grossesse, la justification (indication) de l'examen et son rapport bénéfice sur risque doivent être soigneusement évalués, du fait de la sensibilité particulière du fœtus à l'irradiation, particulièrement en tout début de grossesse.
L'examen peut nécessiter une injection intraveineuse d'un produit de contraste iodé. On s'assure que le patient a une fonction rénale correcte (taux sanguin de créatinine, et débit de filtration glomérulaire ou clairance de la créatinine normaux) et qu'il n'existe pas d'antécédent personnel d'allergie à un produit de contraste iodé. Dans le cas contraire, soit l'examen est réalisé sans produit de contraste, soit l'examen est remplacé par une autre technique, soit il est reporté le temps que le patient se soit soumis aux tests d'allergologie, soit un traitement à visée préventive anti-allergique est administré au préalable par voie intraveineuse en cas d'examen urgent et sous haute surveillance. De plus, pour éviter une possible insuffisance rénale, le patient diabétique traité par des médicaments à base de metformine ou biguanides doit interrompre ce traitement anti-diabétique oral durant les 48 heures suivant l'administration de produit de contraste iodé, et le reprendre après vérification de l'absence d'apparition d'une insuffisance rénale. Il est recommandé pour tout patient, sauf contre-indication particulière, de bien s'hydrater par voie orale les heures précédant et la journée suivant l'examen.
Une voie d'abord veineux (cathéter court) est mise en place avant l'examen et le produit de contraste est injecté peu avant l'acquisition. Au moment de l'injection du produit de contraste iodé (environ 70% des examens), la majorité des patients ressentent une sensation de chaleur au niveau de la gorge et du pelvis, qui dure environ 10 à 30 secondes et qui est liée à la vasodilatation provoquée par l'hyper-osmolarité du produit.
Durant l'acquisition, les images sont visualisées sur une console informatique par le manipulateur en électroradiologie médicale et par le médecin radiologue.
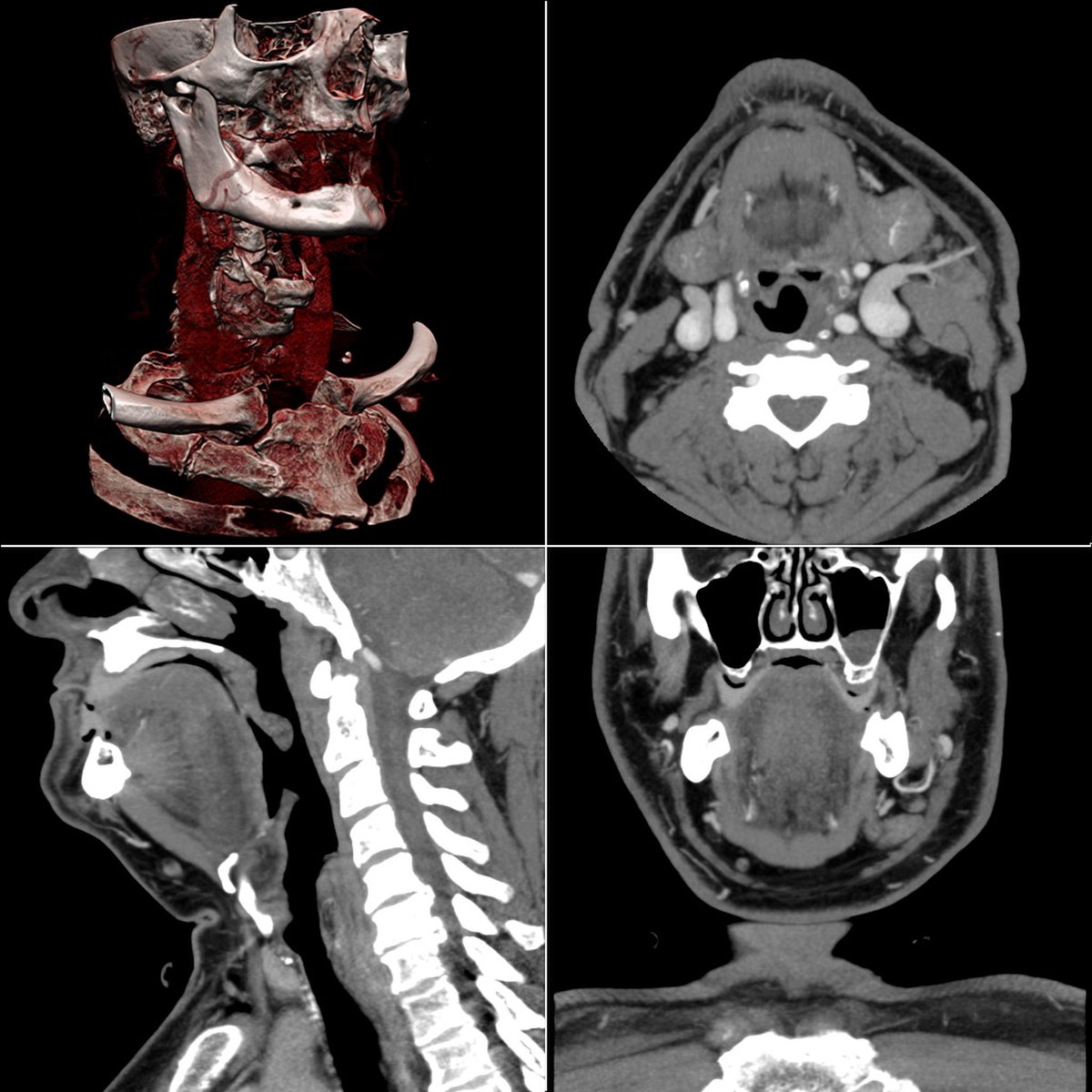
Simultanément, le radiologue reçoit sur sa console de visualisation et de traitement l'ensemble des données acquises (de 150 à plus de 2000 images).
Celles-ci se présentent sous la forme de "coupes" ou tranches d'épaisseur millimétrique (de 0,6 mm à 3 mm) que le radiologue peut étudier dans tous les plans de l'espace (sagittal, axial, coronal et obliques), et qu'il s'agit de post-traiter (augmentation de l'épaisseur des coupes visualisées, mise en valeur de certaines densités, reconstructions volumiques en 3D, extraction des vaisseaux ou des structures osseuses, navigation virtuelle endoscopique, etc.).
Les images sont transmises au correspondant soit sous forme de films radiologiques ou imprimées sur papier (dans ce cas il s'agit d'une sélection d'images dites pertinentes), soit sous format numérique, c'est-à-dire sous forme de fichiers informatiques gravés sur un support CDROM ; le format d'image couramment utilisé est le format "médical" DICOM nécessitant un logiciel de visualisation simple gravé avec le CD, mais parfois les images sont converties au format JPEG pour permettre la visualisation sommaire sur tout ordinateur.
Les différents types d'appareils
Les anciennes générations de scanners à acquisition séquentielle ne permettaient d'acquérir que des coupes successives isolées : la table mobile sur laquelle le patient est étendu était déplacée de quelques millimètres dans la structure circulaire ou anneau (gantry) puis immobilisée pendant la mesure, et ainsi de suite pour chaque niveau d'acquisition assimilé à une coupe transversale. Les anciennes générations de tubes à rayons X avaient en outre une capacité d'évacuation de la chaleur trop faible pour être compatible avec une cadence d'acquisition élevée.
Dans les scanners spiralés ou hélicoïdaux disponibles depuis les années 1990, l'émission des rayons X est continue durant toute la séquence, la table d'examen progressant à vitesse constante et fixée (pas ou pitch en anglais) dans l'anneau. La réalisation de l'examen est beaucoup plus rapide (quelques secondes), et plus confortable dans beaucoup de cas (apnée de quelques secondes pour les examens thoraciques, au lieu de plusieurs apnées correspondant à chaque coupe) et fournit une meilleure qualité d'images. La durée de révolution du tube émetteur est passée de 500 ms à 280 ms sur les appareils de dernière génération. Les acquisitions rapides ont permis le développement de l'angioscanner, technique non invasive d'exploration des vaisseaux sanguins durant le court temps de transit vasculaire du produit de contraste après son injection intraveineuse, supplantant l'angiographie invasive dans maintes indications à visée diagnostique.
Le Scanner multi-barrettes associe, à la technique hélicoïdale, un nombre de capteurs plus importants (de 2 barrettes ou rangées de détecteurs sur le premier modèle de 1993, jusqu'à 128 barrettes en 2008 et même 320 barrettes), permettant des coupes plus fines et l'accession à la reconstruction tridimensionnelle de structures de taille réduite (artères coronaires ou osselets de l'oreille moyenne, par exemple). La dose d'irradiation qui en résulte est néanmoins nettement supérieure aux premières générations.
Le Scanner double tube est le premier scanner à double source mettant en œuvre une technologie dans laquelle deux sources de rayons X disposées à angle droit l’une par rapport à l’autre offre une vitesse d’acquisition (pitch 3,2) et une résolution temporelle (75ms) deux fois plus élevée. Il est également possible d'utiliser les deux tubes à des énergies différentes (double énergie), ce qui ouvre de nouveaux domaines d'utilisation.