Transposition des gros vaisseaux - Définition
La liste des auteurs de cet article est disponible ici.
Diagnostic
Anténatal
Le diagnostic de TGV est de plus en plus fréquemment porté avant la naissance, le plus souvent lors de l'examen échographique "morphologique" fait à 22 semaines d'aménorrhée (SA). Il est parfois possible plus tôt, dès 12-14 SA, quand les conditions d'examen sont particulièrement favorables (... et l'examinateur expérimenté).
Aspects échographiques avant la naissance
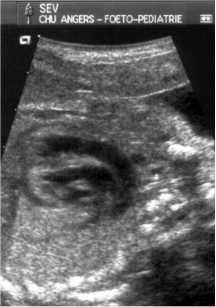
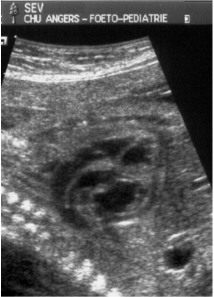
Les structures strictement intra cardiaques étant habituellement normales, le diagnostic ne peut être évoqué sur l'incidence dite des "4 cavités". Il nécessite obligatoirement (et logiquement) une exploration des gros vaisseaux passant par d'autres plans de coupe plus haut situés dans le thorax.
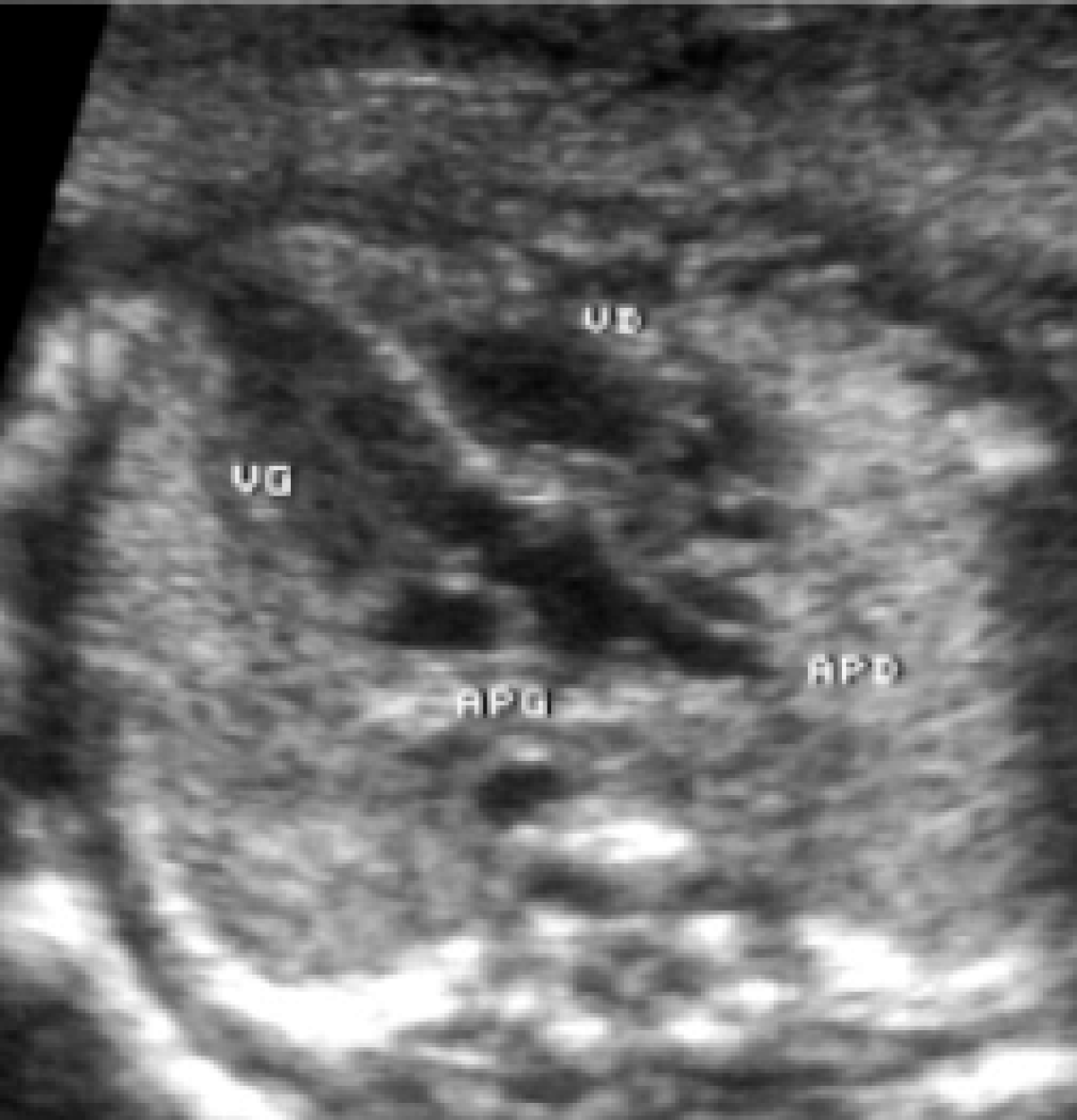
- le signe d'appel habituel est la perte du croisement des gros vaisseaux. Normalement, l'aorte et le tronc pulmonaire se croisent peu après leur sortie du cœur. Il est donc impossible de dérouler les deux vaisseaux sur un même plan de coupe. Quand l'aorte est vue longitudinalement, le tronc pulmonaire n'apparait qu'en section transversale ("aorte en long, tronc pulmonaire en rond") et vice-versa. Dans la D-TGV simple, la plus fréquente, les vaisseaux ont un trajet parallèle et peuvent donc être visualisés longitudinalement simultanément.
- la confirmation est obtenue par l'analyse des gros vaisseaux et de leurs connections aux ventricules. L'aorte est caractérisée par le fait qu'elle décrit une crosse, donne naissance aux vaisseaux à destinée céphalique et est le vaisseau qui monte le plus haut dans le thorax. Le tronc pulmonaire est caractérisé par sa bifurcation précoce en deux branches, les artères pulmonaires droite et gauche. Sur un cœur par ailleurs normal, le ventricule droit est situé en avant et à droite du ventricule gauche, le tronc pulmonaire est donc le vaisseau le plus antérieur. La TGV se caractérise par la position antérieure du vaisseau qui décrit la crosse et donne les vaisseaux céphaliques : l'aorte.
Gestion de la grossesse
Le diagnostic de TGV simple ne doit pas modifier le cours de la grossesse mais peut indiquer une surveillance échographique plus étroite et surtout incite à préparer un accouchement (programmé) à proximité d'un centre de cardiologie pédiatrique apte à assurer la prise en charge néo-natale (voir plus bas).
- Poursuite de la grossesse : En l'absence d'anomalie, cardiaque ou extra-cardiaque associée, le risque d'anomalie génétique identifiable est considéré comme très faible sinon nul. Il n'y a donc pas d'indication formelle à la réalisation d'un prélèvement de liquide amniotique (amniocentèse). La croissance et le développement du fœtus ne sont habituellement pas perturbés. Après explications et compte tenu du pronostic postopératoire en règle excellent, il est exceptionnel que les parents formulent une demande d'interruption médicale de grossesse, laquelle serait d'ailleurs fortement discutée par le centre de diagnostic prénatal impliqué.
- Surveillance échographique : Celle-ci poursuit plusieurs buts :
- soutien psychologique et réponse aux interrogations des parents,
- confirmation d'une croissance normale et de l'absence d'anomalie associée (certaines peuvent n'être dépistées que tardivement, au 3e trimestre)
- étude détaillée de certaines données anatomiques (en particulier diamètres des gros vaisseaux) ou fonctionnelles (présence d'un foramen ovale restrictif) qui pourraient influer sur la tolérance néo-natale ou la qualité du résultat chirurgical.
- Accouchement : Celui-ci peut se dérouler normalement, par voie basse, le recours à une césarienne n'étant pas obligatoire. L'accouchement est cependant programmé dans un centre réunissant les compétences obstétricales, de cardiologie pédiatrique interventionnelle, de chirurgie cardiaque et réanimation néo-natale permettant une prise en charge optimale du nouveau-né.
Postnatal
Clinique
La transposition des gros vaisseaux doit être évoquée en premier lieu chez un nouveau né qui présente une cyanose (coloration bleutée de la peau), et ceci d'autant plus que :
- la cyanose est isolée, sans détresse respiratoire, sans souffle cardiaque réel, sans insuffisance cardiaque (au moins dans les premières heures de vie) ;
- cette cyanose n'est pas (ou que très peu) modifiée par l'administration d'oxygène au nouveau né (cyanose réfractaire à l'oxygénothérapie).
Après quelques heures d'évolution peuvent apparaître des signes de défaillance cardiaque (polypnée, tachycardie, marbrures, sueurs, refus du biberon ...)
Examens complémentaires
Les examens permettant de poser le diagnostic de TGV sont essentiellement :
- La radiographie du thorax de face qui peut montrer une silhouette cardiaque évocatrice et surtout une vascularisation pulmonaire normale ou augmentée tout à fait inattendue dans une cardiopathie cyanogène.
- L'échocardiographie qui est de plus en plus l'examen pratiqué en première intention. Cet examen permet d'affirmer le diagnostic en montrant les anomalies anatomiques, d'apprécier le caractère plus ou moins fonctionnel des shunts cardiaques fœtaux, de rechercher d'autres anomalies associées et dans une certaine mesure d'apprécier le retentissement de la malformation.
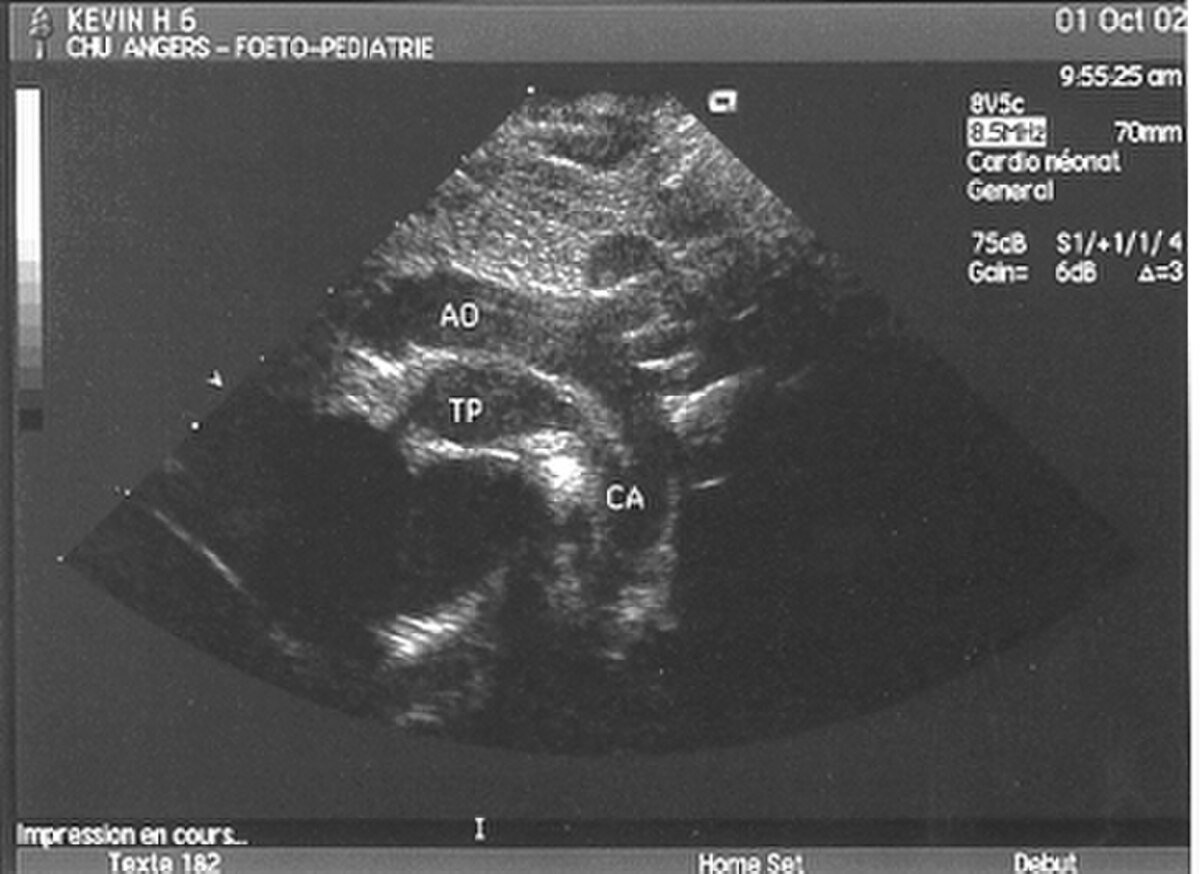
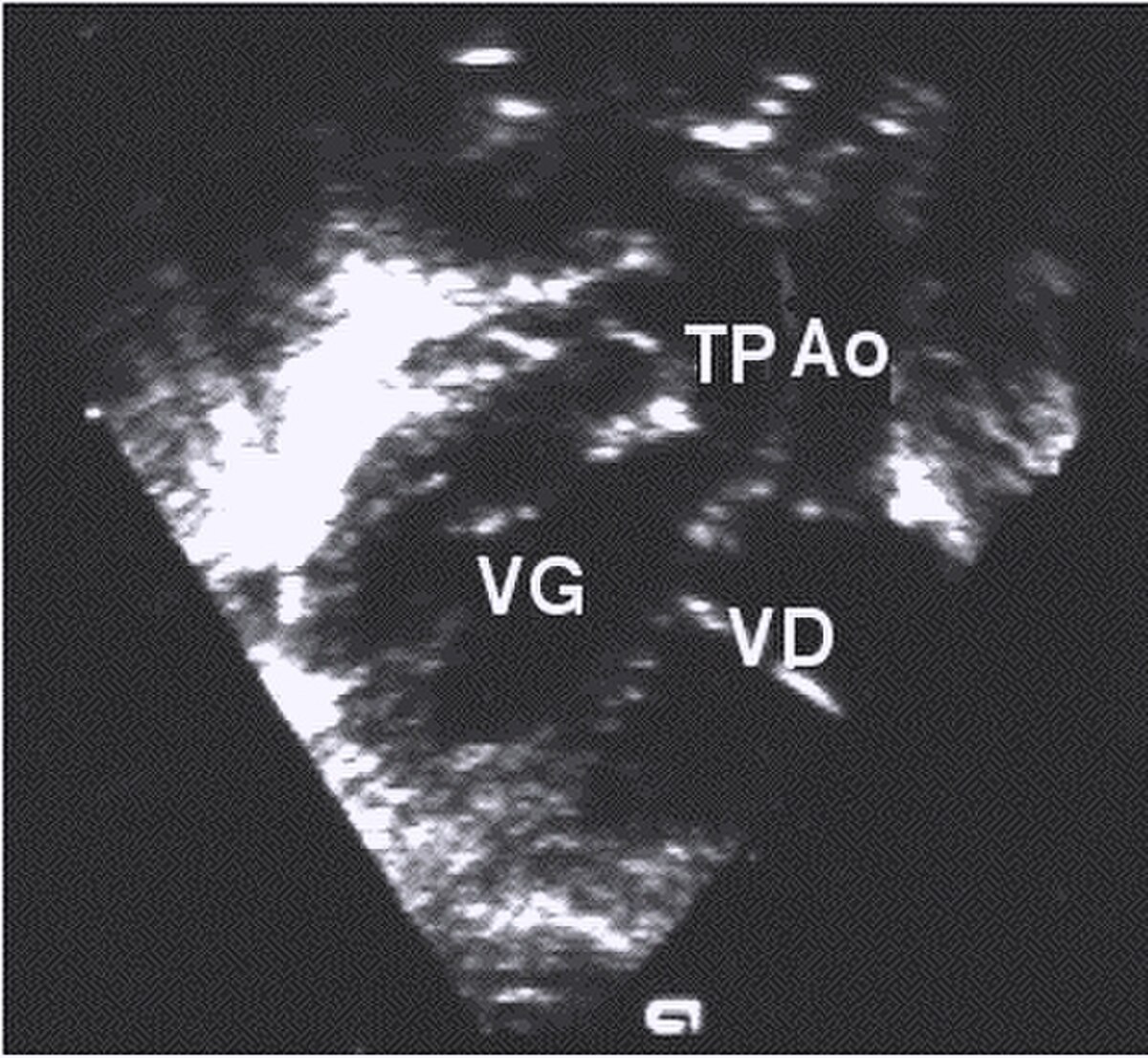
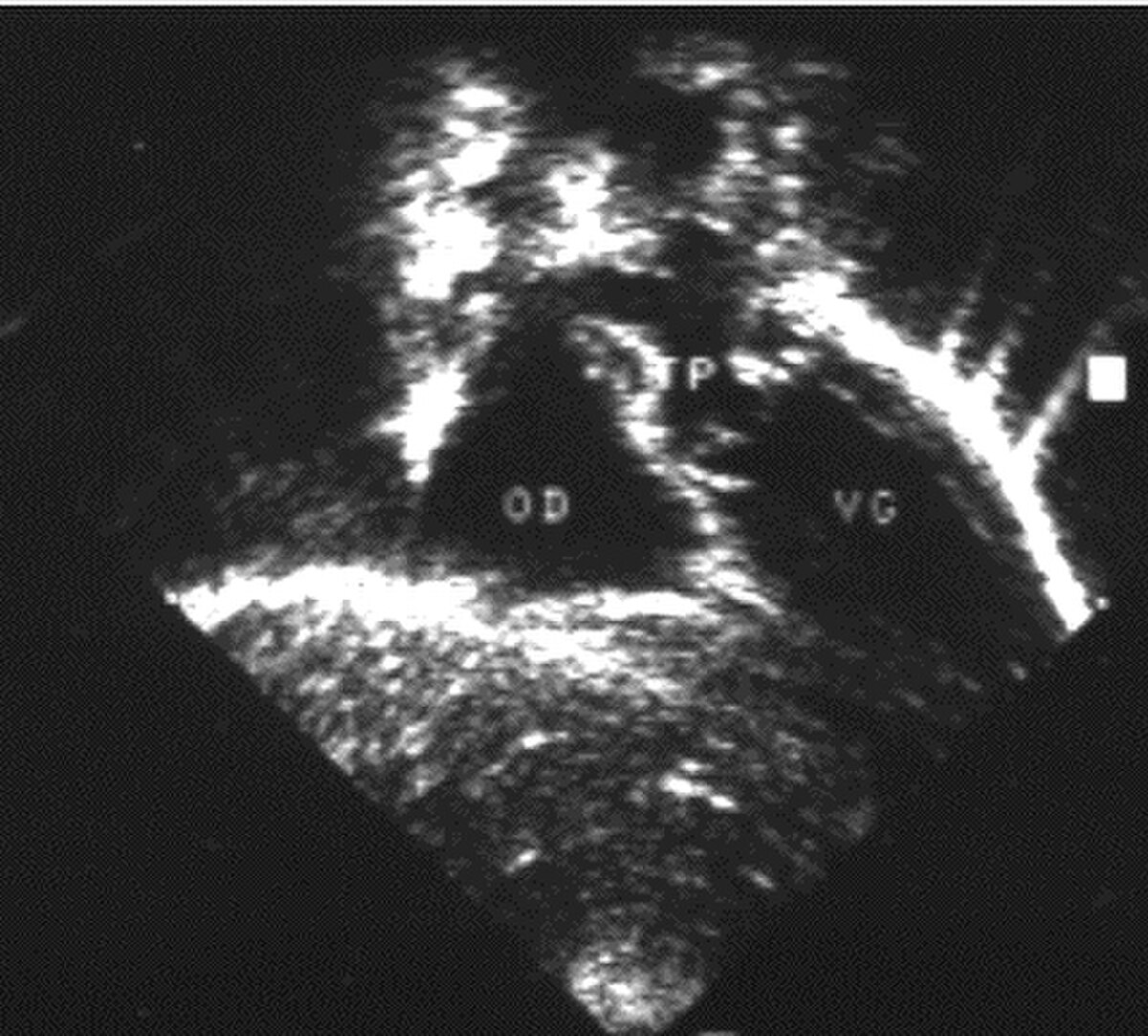
- Les coupes échographiques les plus utiles à cette fin sont :
-
- la coupe parasternale gauche grand axe : elle montre que le vaisseau issu du ventricule gauche (le plus postérieur) se dirige anormalement vers l'arrière et se bifurque précocement. C'est donc le tronc pulmonaire et non l'aorte comme normalement ;
- les coupes sous costales qui montrent bien le trajet parallèle des gros vaisseaux et leur inversion.
- Cet examen permettra d'éliminer en particulier un retour veineux pulmonaire anormal total bloqué qui aurait pu rendre compte de l’hypervascularisation pulmonaire à la radiographie des poumons.
- Un cathétérisme cardiaque n'est plus, sauf exception, réalisé à titre diagnostique mais reste nécessaire pour la réalisation d'un geste thérapeutique, l' atrioseptostomie de Rashkind.