Santé reproductive - Définition
La liste des auteurs de cet article est disponible ici.
Fertilité féminine
Elle est liée à la bonne conformation des organes reproducteurs, processus, qui comme chez le garçon est pour partie acquis in utero, mais aussi au bon fonctionnement des cycles hormonaux.
A la différence de l'Homme, la femme est fertile quelques jours par mois (période fertile).
Certaines mutations génétique, dont induites par l'exposition in utero à un reprotoxique (distilbène par exemple) peuvent affecter la fertilité des générations successives de descendants.
Fertilité masculine
(dans les pays riches)
Cliquer sur le triangle bleu pour l'image suivante ou précédente
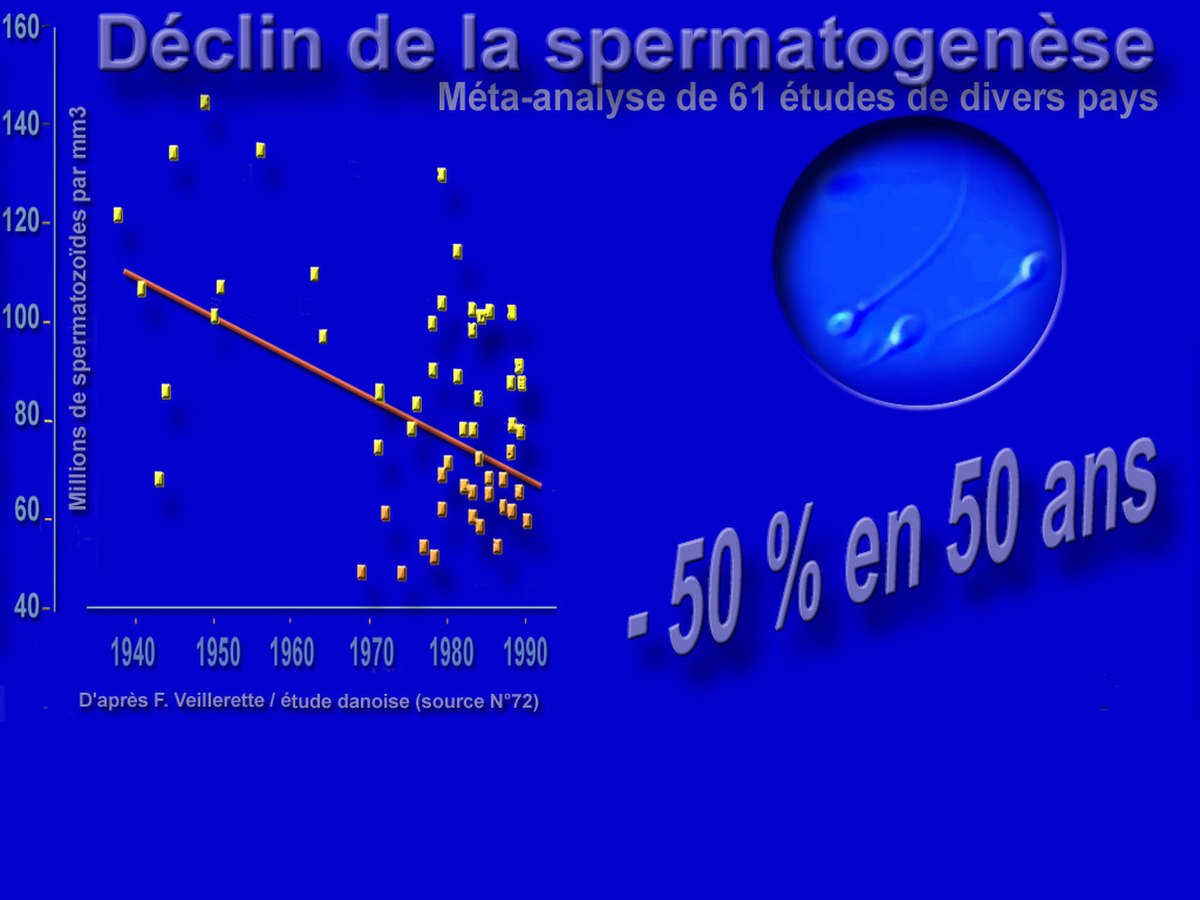
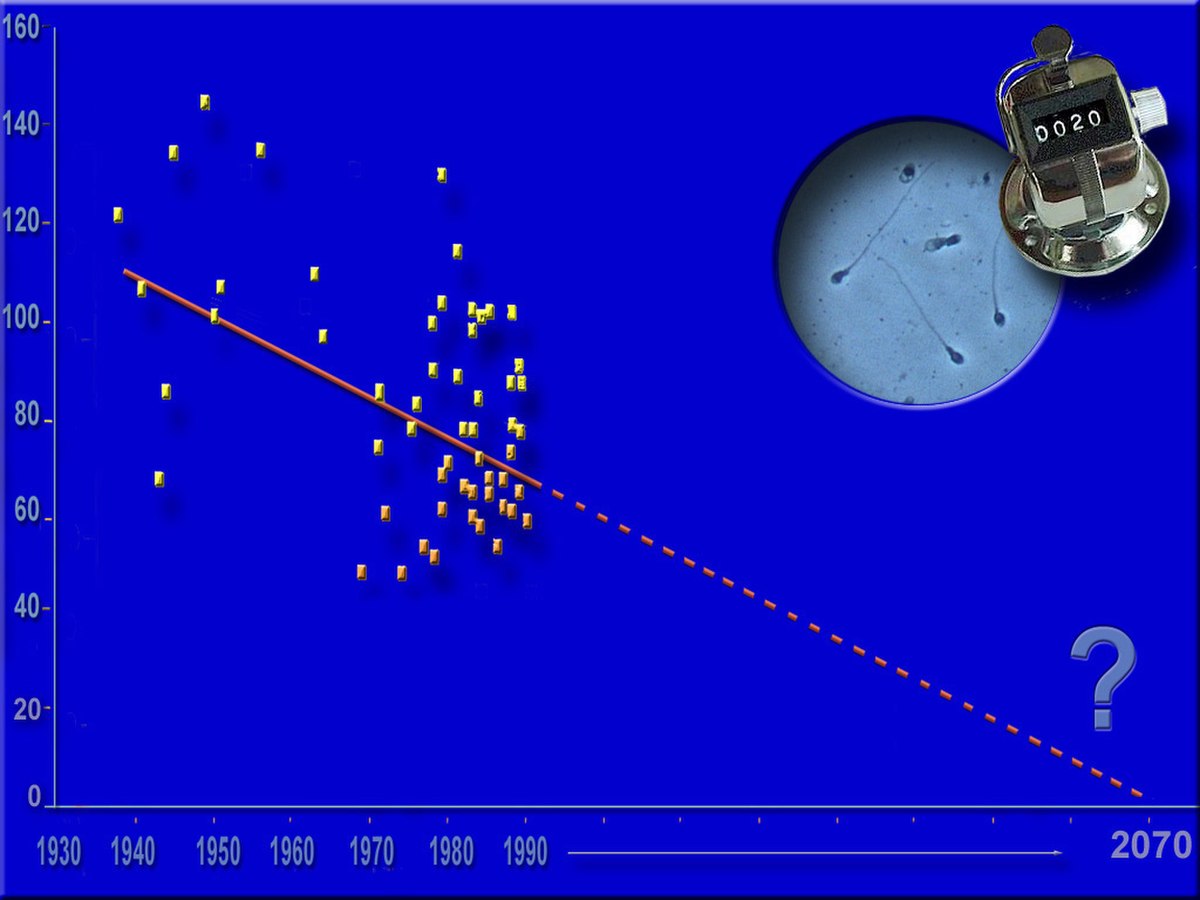
Après ajustement (âge et a durée de l'abstinence sexuelle), sur ces 20 ans, chaque nouvelle génération (par année civile de naissance) a perdu 2,6 % des spermatozoïdes de la cohorte née l'année précédente, et le taux de spermatozoïdes mobiles a diminué de 0,3 % par an, et celui des spermatozoïdes de forme normale a diminué de 0,7 %/an.
Parallèlement, la proportion de spermatozoïdes normalement mobile chutait de 0,6 %/an et celle des spermatozoïdes normalement conformés diminuait de 0,5 % par an
La fertilité masculine dépend de la quantité et qualité des spermatozoïdes, qui dépend fortement de la qualité fonctionnelle de l'appareil génital et reproducteur, et en particulier des tubes séminifères contenant les cellules germinales et les cellules de Sertoli. Ces deux types de cellules se mettent en place chez l'embryon et se développeront sous l'action de la testostérone.
L'exposition du fœtus ou de l'embryon à certains toxiques (uranium par exemple) ou perturbateurs endocriniens ou d'autres produits dits reprotoxiques pour l'homme peut affecter ce processus, de manière irréversible pour le futur adulte. Ils peuvent aussi inhiber la bonne Migration du testicule ou induire des malformations graves du pénis rendant la reproduction difficile.
Le nombre moyen de spermatozoïdes
Le nombre moyen de spermatozoïdes produit par mL de sperme varie selon les régions et les pays, pour des raisons encore mal comprises.
Si l'on considère que les suédois correspondent à une moyenne européenne, des spermogrammes réalisés chez un large échantillon de jeunes suédois dont le sperme a été étudié, donnent les résultats suivants :
Pour un volume testiculaire moyen (moyenne médiane) de 29 mL (et plus précisément de 13 à 53 mL selon les individus), le volume moyen de sperme produit était de 3,2 mL (de 0,3 à 8,4 mL selon les individus), ce sperme ayant été recueilli après une période d'abstinence moyenne de 67 h (moyenne médiane, correspondant à une abstinence de 12 à 504 h selon les cas) contenait 54x106 spermatozoïdes (de 0,1 à 390x106 selon les individus), avec un nombre total de spermatozoïdes par éjaculat de 167x106 (de 0,5 à 1.200x106).
La qualité génétique de l'ADN porté par les spermatozoïdes
Elle dépend de la qualité de l'appareil reproducteur, laquelle dépend de l'ADN de l'individu (dont le génome pouvait être initialement éventuellement porteur de mutations délétères). Elle dépend aussi de l'âge et de facteurs de santé environnementale.
Le génome transporté par le spermatozoïde s'altère progressivement avec l'âge du donneur, augmentant le risque de stérilité, de grossesses infructueuses, de nanisme de l'enfant et éventuellement d'autres maladies génétiques touchant l'enfant. Et, pour certaines anomalies, certaines populations produisent un sperme plus dégradé que d'autres.
Diverses études, notamment nord-américaines ayant porté sur des hommes considérés comme en bonne santé ont montré que :
- le nombre et la motilité des spermatozoïdes diminuent avec l'âge du donneur ;
- l'aptitude d'un spermatozoïde à nager en ligne droite diminue aussi avec l'âge du donneur et ce, de manière fortement corrélée avec le taux de fragmentation de l'ADN ;
- Plus un donneur est âgé, plus l'ADN transporté par ses spermatozoïdes est fragmenté. Le gène impliqué dans l'achondroplasie (codant pour le récepteur 3 des facteurs de croissance des fibroblastes, ou FGFR 3), également impliqué dans le nanisme est notamment plus souvent et de plus en plus lésés avec l'âge du donneur, avec en moyenne une augmentation de 2% par année d'âge des mutations de ce gène. L'augmentation du nombre de mutations (moindre intégrité de la chromatine, mutations génétiques, et aneuploïdies) est déjà observable chez les jeunes hommes, dès les premières années de procréation, et se poursuit tout au long de la vie.
- Les hommes se reproduisant tardivement ont plus de difficultés à concevoir, et « pourraient également augmenter le risque d'avoir des enfants avec des problèmes génétiques », et «diminuer leurs chances d'avoir des descendants viables en bonne santé» selon Andrew Wyrobek du LLNL et Brenda Eskenazi spécialiste en santé publique. Ceci expliquerait que les anomalies génétiques les plus courantes transmises par les hommes vieillissant ne sont pas les mêmes que celles transmises par les femmes (qui en vieillissant voient augmenter le risque de faire un enfant porteur du syndrome de Down et d'autres formes de trisomies - comme le syndrome de Klinefelter, syndrome de Turner, syndrome du triple X, et un Syndrome 47,XYY chez leurs descendants - qui sont associés à divers types d'infertilité ou d'anomalies irréversibles (physiques et neurologiques) du bébé. Ces risques ne sont pas corrélés à l'âge du père.
- Certaines anomalies génétiques sont plus fréquentes chez les enfant d'hommes plus âgés, mais uniquement chez certains groupes d'hommes. C'est par exemple le cas du syndrome d'Apert (anomalie congénitale défigurante et grave) ; Le gène muté responsable de ce syndrome (FGFR2) augmente avec l'âge dans les spermatozoïdes d'un groupe d'hommes recrutés dans le centre-ville de Baltimore par des chercheurs de Johns Hopkins Medical Center, alors qu'aucun effet lié à l'âge n'était constaté chez un autre groupe d'hommes recrutés en Californie.
Ceci suggère que des facteurs ethniques, environnementaux et/ou socio-économiques pourraient aggraver les effets de l'âge sur la qualité génétique du sperme.
Ceci signifie aussi que la qualité génomique du sperme ne peut pas être évaluée en ne testant qu'un seul spermatozoïde ou un trop petit nombre de spermatozoïdes, ceci d'autant plus que le donneur est âgé.
Le taux de cas de sous-fertilité masculine
Il varie également selon les régions, comme la qualité du sperme.
la sous-fertilité peut notamment être induite par une exposition excessive à des métaux. Par exemple, le plomb est connu pour diminuer la fertilité masculine ; Le mercure également (consommé avec plus de quatre repas de poisson par semaine à Hong-Kong ; les consommateurs qui avaient des taux de mercure plus élevés dans les cheveux étaient les plus touchés (avec également des problèmes de peau et des autismes plus fréquent chez les enfants qui ont les plus haut taux de mercure mesuré dans le sang, les cheveux et l'urine).
Les amérindiens d'Aamjiwnaang, dans une réserve située au cœur de la « chemical valley » du Canada, exposés au mercure, dioxines, ou connaissent une modification du sex ratio de leurs enfants : Constanze MacKenzie, de l'université d'Ottawa, a montré que le ratio à la naissance est passé de un garçon pour une fille en 1984 à un garçon pour deux filles en 1999. En outre, le taux de fausses couches est de 39 % contre 25 % habituellement et 23 % des enfants de moins de 16 ans souffrent d' (hyperactivité avec déficit d'attention), au lieu de 4 % habituellement.