Régulation médicosanitaire des urgences - Définition
La liste des auteurs de cet article est disponible ici.
Introduction
Cet article traite de la Régulation médicosanitaire des urgences, sous leurs aspects pratique et législatif.
Selon la définition de Niteroi, c'est un processus qui, à partir d’accords préalables entre les responsables des unités de soins et des représentants de la communauté, dans le respect des principes de régionalisation et de hiérarchisation, doit promouvoir l’intégralité et l’équité des soins à tous les niveaux en facilitant l’accès aux ressources nécessaires à chaque cas, les plus adéquates, d’une manière à la fois responsable et agile en se basant sur des critères consensuels et transparents.
Le terme de régulation médicale est employé pour désigner trois concepts :
- Une fonction de santé publique : un médecin régulateur classifie les demandes d'Aide médicale urgente en fonction des priorités et des ressources disponibles de sa région et met en œuvre la solution la plus efficcace pour le patient et pour la communauté. Il a l'autorité déléguée des responsables de la santé publique pour prendre les décisions conservatoires d'urgence ;
- Une pratique médicale du médecin régulateur de diagnostic et de prescription médicale ;
- Une tâche de chef de l'équipe de régulation médicale dont il assume la responsabilité.
Le principe de base de la régulation médicale est d'abord la classification, le « tri médical » de la demande d'aide médicale urgente. Il s'agit ensuite d'acheminer les moyens adéquats vers la victime d'un état critique pathologique et enfin de l'amener directement si nécessaire au service médical hospitalier le plus adapté. Ainsi, un brûlé grave ira directement au service des grands brûlés qui a des lits disponibles le plus proche, un traumatisé ira directement au centre hospitalier disposant d'une salle et équipe d'opération disponible apte a le traiter. Auparavant, la victime était amenée au service d'accueil des urgences le plus proche, puis évacué secondairement vers un autre centre hospitalier si le service ne pouvait pas le traiter, ce qui entraînait une perte de temps. La régulation médicale permet de respecter la règle des « trois R » du Dr Trunkey :
(Le bon patient vers le bon endroit et au bon moment.)
Régulation médicale en France
Fonction technique du médecin régulateur
La fonction technique du médecin régulateur est de décider en urgence quelle est la réponse la plus efficace à une Demande d'Aide Médicale Urgente, c'est à dire des étapes initiales de traitement d'un patient qui présente des Besoins d'Aide Médicale Urgente, jusqu'à son admission directe dans un centre de soins urgents spécialisé. Pour pouvoir choisir la meilleure réponse du réseau médicosanitaire, il reçoit les information sur les ressources de soins urgents, intensifs et opératoires de sa région. Il a délégation de pouvoir pour les mobiliser.
Cas de désastre médicosanitaire
S'il y a un « désastre médicosanitaire », le médecin régulateur à la délégation de pouvoir de la mise en action des phases initiales des « Plans Blancs Sanitaires » adéquats, tant des moyens mobiles que des établissements de soin. En France ce principe est appelé Système Intégré des Urgences Médicales ou SIUM.
Télémédecine et télédiagnostic d'urgence
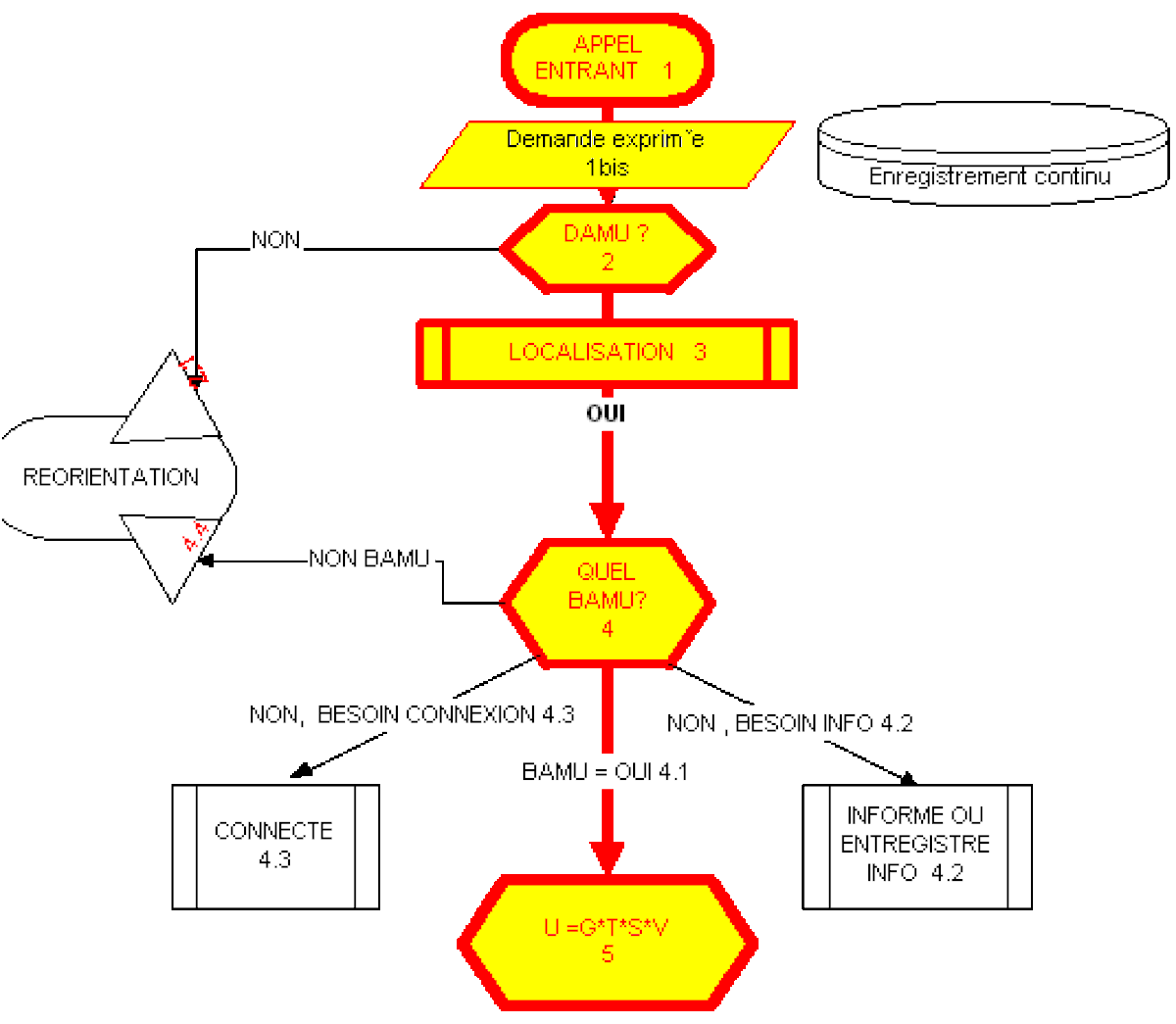
Télémédecine et télédiagnostic d'urgence par le médecin régulateur via les télécommunications : l'appelant formule une Demande d'Aide Médicale Urgente (DAMU), l'Opérateur (médecin régulateur ou Personnel Assistant de Régulation Médicale (PARM)) doit déterminer le Besoin d'Aide Médicale Urgente (BAMU). Un des principaux problèmes est que l'urgence ressentie et exprimée par l'appelant (DAMU) est souvent sans rapport avec le Besoin de Soins d'urgence réelle, soit que l'appelant sous-évalue l'urgence (par exemple accident vasculaire cérébral ou un infarctus du myocarde ayant des signes en apparence bénins), soit, cas plus fréquent, qu'il la surévalue (mal bénin ayant des manifestations spectaculaires, panique, impact social élevé).
Difficulté diagnostique
La difficulté diagnostique est ici maximale car le médecin ne peut examiner le patient. La sémiologie n'est pas clinique comme le reste de la pratique médicale. L'appelant peut même être une tierce personne plus ou moins lointaine. Même la sémiologie médicale retransmise par un médecin se trouvant sur place est pauvre. La distance est grande entre la médecine hospitalière et la médecine exercée par le régulateur. Un non médecin extérieur aux services de soins intensifs et à plus forte raison un personnel non soignant qui serait chargé cette cette tâche ne pourrait évidemment pas réguler avec cette efficacité.
Les nouvelles techniques de transmissions d'Images permettent une télésémiologie visuelle pour le médecin régulateur du Samu en particulier dans les Samu qui ont des territoires très étendus ou difficiles à atteindre comme le Samu de Guyane Française qui gère une région de la forêt amazonienne.
En tant que nouveau service médical : Le médecin régulateur chef d'équipe
L'équipe médicale de régulation est sous la responsabilité des médecins régulateurs aidés de Personnels Assistants de Régulation Médicale (PARM). Ils travaillent ensemble dans la salle de régulation du Samu sur des postes de travail dotés des instruments de communication et bureautique adéquats.
Tâches initiales du traitement
Les tâches initiales du traitement de la Demande d'Aide Médicale Urgente par l'équipe de régulation.
À la réception de l'appel, les premières tâches sont prioritaires car le PARM ouvre le dossier informatisé :
- s'il y a une Demande d'aide médicale urgente (DAMU) ; sinon il réoriente, connecte vers un autre service ou personne comme le prévoit le Règlement Intérieur ;
- si oui, elle s'enquiert de la localisation du demandeur et de la demande et ouvre un dossier médical (« affaire ») ;
- elle détermine s'il y a un Besoin d'Aide Médicale Urgente (BAMU) évident et s'il faut passer directement l'appelant au médecin régulateur comme le prévoit le règlement intérieur.
Le médecin régulateur recueille lui-même la demande de tout professionnel de soins qui fait la ou les demandes qui ne sont pas traitables par le PARM :
- il interroge l'appelant ou directement, le patient si possible, pour affiner le télédiagnostic d'urgence (signes opérationnels de régulation) ;
- en fonction de l'urgence, il détermine la réponse adaptée ;
- il contacte directement les médecins qu'il va mobiliser (UTIM Services Hospitaliers) ou donne un ordre formel à un paramédical ou à un secouriste.
Tâches finales du traitement de la DAMU par l'équipe de régulation
Le dossier de l'« affaire » et le dossier médical du patient continuent d'être enregistrés par les PARM ou le médecin régulateur à chaque étape, ou tâche. Voici les tâches finales de la régulation :
.
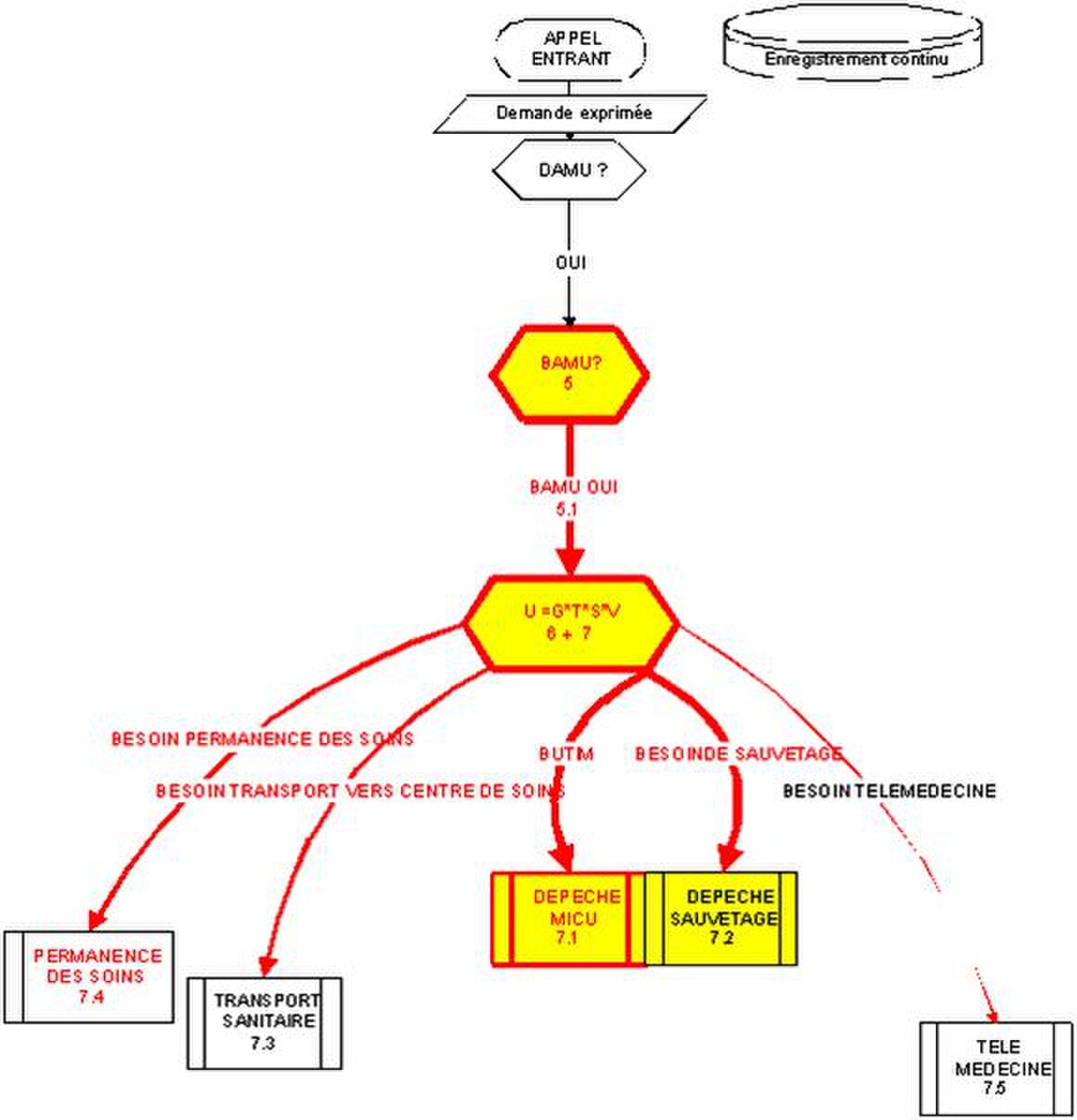
- Recherche et déclenchement de l'effecteur mobile (ambulance, véhicule de sauvetage, médecin généraliste ou UTIM) ou de la réponse verbale choisis ;
- recherche et accord de prise en charge par la ressource hospitalière choisie ;
- assistance pendant tout le trajet ;
- fermeture après vérification finale du dossier informatique ou mise en attente.
Classification des degrés d'urgence par l'équipe de régulation
La priorité de l'urgence entre les patients à traiter simultanément dépend de plusieurs facteurs :
L'urgence (U) dépend sur le plan théorique :
- de la gravité (G) de l'état ;
- des soins (S) nécessaires ;
- du temps (T) que l'on a avant une aggravation irréversible ;
- de la valence sociale (V), c'est-à-dire de l'impact socio-psychologique de la crise qui entoure cet état inquiétant du patient.
Si l'on pouvait quantifier chaque élément, on pourrait quantifier l'urgence par l'équation : U = G × S × V / T. c'est cette « quantité d'urgence » qui induit la décision de la part du médecin régulateur (choix de la réponse graduée).
La valence sociale (V) a un impact très important. Par exemple un décès, qui n'est pas, médicalement et techniquement, une urgence thérapeutique, peut pourtant avoir a un fort impact, notamment dans le cas de la mort subite du nourrisson : il n'y a plus rien à faire sauf tâcher de faire accepter la mort , c'est à dire aider au deuil de l'entourage. Cette valence sociale prend aussi en compte l'identité et la catégorie sociale de la victime, la présence de médias, la manière dont est habillée la personne, la « répulsion » (maladies de peau, sida), l'Impact social, comme le nombre de témoins.
Responsabilité juridique du médecin régulateur et de son équipe
Le médecin régulateur œuvre pour « assurer aux malades, blessés et parturientes, les soins d’urgence appropriés à leur état » ; il apprécie, en un temps très court, le degré d’urgence d’une situation et lui apporte la solution optimale. Le médecin régulateur évalue l’état de la victime, détermine le moyen de transport adéquat et oriente la victime vers la structure la plus adaptée à son état.
Les contraintes de cette pratique médicale difficile dans l'incertitude : La régulation a pour objectif de proposer les moyens les plus adaptés à l’urgence. Le médecin régulateur procède à un interrogatoire de l’appelant, pas toujours facile a réaliser et qui, souvent, ne permet pas d’identifier les antécédents de la victime. La décision du médecin régulateur peut priver la victime d’une chance de survie et, en cas d’incident, exposer le régulateur à des poursuites. Il est le Chef de l'Équipe de Régulation pendant sa garde.
Étendue des obligations médicolégales du médecin régulateur : Le cadre législatif de la régulation médicale date de 1987 (décret n° 87-1005 du 16 décembre 1987 relatif aux missions du SAMU) et la jurisprudence en la matière est rare. Toutefois, durant sa mission, le régulateur est soumis aux mêmes règles juridiques et déontologiques que celles qui s’imposent aux autres médecins, en somme à une obligation de moyens. Concrètement, dès la prise de l’appel, il doit rester attentif aux propos de l’appelant et effectuer un choix conforme aux données acquises de la science (voire « les données avérées » selon la loi du 4 mars 2002 relative aux droits des usagers). Les décisions qu’il prend doivent s’appuyer sur des protocoles en vigueur ou des recommandations des sociétés savantes. Théoriquement, le fait de communiquer par téléphone ne devrait pas porter atteinte à la relation médecin/patient qui se traduit par une obligation d’information claire, loyale et appropriée de la décision de régulation prise en échange de l’accord de l’appelant-patient, en fait le non contact direct, la presse, la crise et le téléphone amoindrissent ce contrat tacite idéal.
Sur le plan pénal, toute personne ayant participé au service des urgences et qui a occasionne un préjudice a quelqu’un pourrait voir sa responsabilité personnelle engagée et plus spécialement au titre des deux infractions pénales suivantes :
- « atteintes involontaires à l ’intégrité physique » suite à une faute d'attention, imprudence, négligence, maladresse ou manquement à une obligation de prudence ou de sécurité prévue par la loi ou les règlements ;
- « omission de porter secours », par exemple si l’appel reçu a été négligé ou est reste sans suite, malgré l’urgence réelle constatée. Un régulateur qui ne pourrait envoyer des moyens lourds, déjà dépêchés vers d’autres victimes, a néanmoins l’obligation d'essayer de déclencher les moyens qui sont à sa disposition.
Bien évidemment, le juge apprécie au cas par cas chaque affaire qui se présente a lui, en tenant compte de la nature de la mission effectuée, des ressources du régulateur au moment des faits, de sa compétence et des moyens dont il disposait.
La régulation médicale des urgences par les Samu
Le réseau des Samu 15 couvre tout le territoire et même les Îles Françaises d'Outremer : la régulation médicale y est particulièrement sophistiquée. La salle de régulation est basée dans l'hôpital de la capitale du département. C'est le médecin régulateur qui en est chargé. On dit qu'il « régule », qu'un patient ou une affaire « a été régulé ». Le Samu 15 est aussi appelé aussi Centre 15 ou Centre de Réception et de Régulation des Appels (CRRA). La régulation médicale des Samu y est chargée par la Loi, de gérer l'envoi des moyens médicaux des SMUR qui gèrent les Unités Mobiles Hospitalières (UMH), Ambulances de réanimation ou Unités de thérapie intensive (UTIM) ainsi que les évacuations dans le cadre de l'aide médicale urgente. La salle de régulation du Samu est un centre de télécommunications avec la demande (public, secouristes, ambulanciers, paramédicaux, médecins) mais aussi l'offre de soins de sa région (hôpitaux, médecins de ville, ambulances). Le Samu 15 est en communication directe avec les sapeurs-pompiers, les policiers et tous les services de sauvetage. Dans la salle de régulation se trouvent des postes de travail pour un ou plusieurs médecins régulateurs et pour les PARM et un support informatique avec enregistrement continu.
Historique de la Régulation Médicale des Urgences en France
L'activité de régulation médicale existait déjà lorsque l'ancêtre du SAMU de Paris a été créé par le Pr Maurice Cara et régulait son unique UMH en 1956 ; l'unique médecin de cette ambulance médicalisée faisait office de médecin régulateur pour toutes les Demandes de Transport Inter-hospitaliers faites par des médecins des hôpitaux pour leurs patients « intransportables » sauf sous soins intensifs. À l'époque il n'y avait que deux services de réanimation, à Paris et à Lyon.
Cette fonction n' est officiellement née qu'en en 1976, avec la création du réseau des Services d'Aide médicale Urgente (Samu) par le professeur Lareng à Toulouse, afin de coordonner les efforts médicaux entre les équipes préhospitalières (SMUR) et les services d'urgence hospitaliers. Il faut attendre 1979 pour que le samu reçoive directement les appels du public. Toute la régulation médicale des urgences médicales dans un département français est en prise en charge par le Samu : en France, ce Samu est un service hospitalier et les médecins régulateurs sont très souvent hospitaliers. Ils « tournent » également dans les UMH des SMUR. Dans d'autres pays, la fonction du médecin régulateur est assurée par le médecin de l'UTIM/SMUR et son hôpital de base : c'est le cas des pays de petite dimension en particulier ou ceux ou le concept de régulation n'a pas encore été intégré dans la planification territoriale des urgences de la santé.
Personnels assistants de régulation
L'équipe comprend des permanenciers ou personnels auxiliaires de régulation médicale (PARM) et un ou plusieurs médecins régulateurs. Les PARM reçoivent les appels, récoltent les informations principales (lieu d'où la personne appelle, nature de l'appel). Le médecin régulateur est chargé d'évaluer la gravité de l'état de la victime en posant des questions à la personne qui appelle. Il détermine la suite de l'appel : simple conseil, ou bien envoi de moyens :
-
-
- médecin de garde ou Association de Médecins Urgentistes libéraux type SOS Médecins[7]
- ambulance privée ou publique
- Unité de Sauvetage véhicule de secours et d'assistance aux victimes (VSAV) des sapeurs-pompiers
- Unité de Thérapie Intensive Mobile (UTIM) constituée d'un Médecin+Infirmier+Ambulancier En France , elle est appelée Unité mobile hospitalière (UMH) du SMUR Service Mobile de l'Hôpital] ou pour les patients stables Infirmier+Ambulancier.
-
On a ainsi une réponse graduée en fonction de la gravité et de l'urgence de l'affection.
Le Médecin Régulateur du Samu détermine en accord avec les autres médecins traitants d'amont et d'aval, vers quel Centre hospitalier et quel Service doit être transportée le Patient nécessitant des Soins Intensifs ou Opératoires. Il est renseigné sur les ressources disponibles et du plateau technique. Il gère aussi les transferts inter-hôpitaux des patients nécessitant des Soins Intensifs pendant leur transport.
Statistiques de l'activité de régulation des Samu en France
Les Samu 15 reçoivent environ 10 millions d'appels par an (en 2004), avec une progression d'environ 10 % par an. Les appels au 15 proviennent (statistiques sur les appels pour douleur thoracique) :
- 51 % : public (témoin d'un malaise, d'un accident)
- 30 % : sapeurs-pompiers (ayant été appelés sur une intervention) ;
- 19 % : médecin généraliste.
Concernant les suites données aux appels :
- 48 % des appels se concluent par un simple conseil médical. Ceci permet de réduire considérablement les hospitalisation (personnes qui se présenteraient spontanément aux urgences).
- 15 % des appels donnent lieu au départ d'un SMUR (données fortement variables d'un SAMU à l'autre).
Régulation médicale des Samu en France lors des crises sanitaires et catastrophes
Le médecin régulateur peut lancer le déclenchement des Plans de Désastre Sanitaire (appelés « Plans blancs ») que chaque institution sanitaire est obligée d'organiser. Sur une catastrophe il dépêche en première ligne une Unité Mobile Hospitalière (UMH UTIM) qui donne la première évaluation de la gravité du sinistre et qui demande des UTIM de renfort. Si nécessaire il dépêche ensuite une équipe de régulation avancée qui va le représenter et réguler sur place dans un Poste Médical Avancé et un Centre d'évacuation au contact des Postes de Commandement des Autorités Compétentes. Ensuite il va alerter organiser les renforts et les hôpitaux et même se faire appuyer par les Samu voisins pour l'évacuation des victimes vers l'arrière. Dans les crises sanitaires comme les épidémies, l'équipe de régulation va appliquer les consignes du Ministère de la Santé et réguler les évacuations sanitaires ou les évacuations d'Hôpitaux.